Отводящая мышца большого пальца ноги
Содержание статьи
натомия: Мышцы стопы.
Оглавление темы «Мышцы нижней конечности»:
1. Мышцы пояса нижней конечности. Передняя группа.
2. Мышцы пояса нижней конечности. Задняя группа.
3. Мышцы бедра. Передняя группа.
4. Мышцы бедра. Задняя группа.
5. Мышцы бедра. Медиальная группа.
6. Мышцы голени. Передняя группа.
7. Мышцы голени. Латеральная группа мышц голени.
8. Мышцы голени. Задняя группа мышц голени.
9. Мышцы стопы.
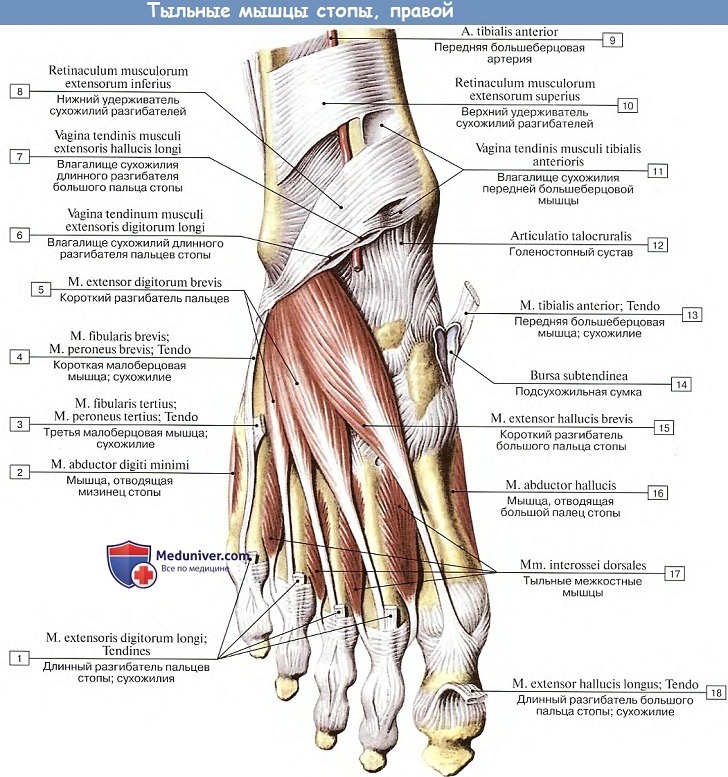
Стопа, так же как и кисть, кроме сухожилий, принадлежащих спускающимся на нее с голени длинным мышцам, имеет свои собственные короткие мышцы; мышцы эти разделяются на тыльные(дорсальные) и подошвенные.
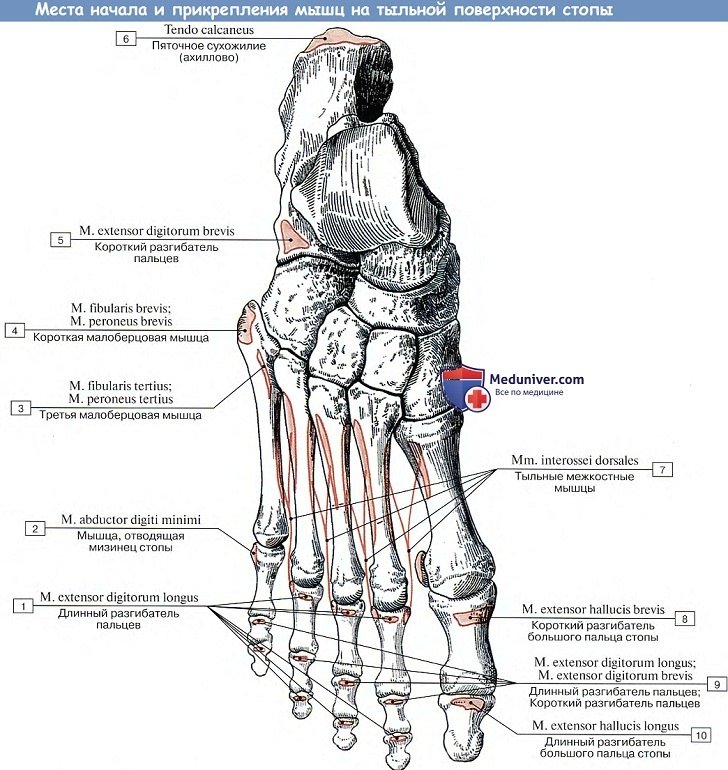
Тыльные мышцы стопы. М. extensor digitorum brevis, короткий разгибатель пальцев, располагается на тыле стопы под сухожилиями длинного разгибателя и берет начало на пяточной кости перед входом в sinus tarsi.
Направляясь вперед, разделяется на четыре тонких сухожилия к I—IV пальцам, которые присоединяются к латеральному краю сухожилий m. extensor digitorum longus и m. extensor hallucis longus и вместе с ними образуют тыльное сухожильное растяжение пальцев. Медиальное брюшко, косо идущее вместе со своим сухожилием к большому пальцу, носит еще отдельное название m. extensor hallucis brevis.
Функция. Делает разгибание I —IV пальцев вместе с легким отведением их в латеральную сторону. (Инн. L4—S1, N. peroneus profundus.)
Подошвенные мышцы стопы. Образуют три группы: медиальную (мышцы большого пальца), латеральную (мышцы мизинца) и среднюю, лежащую в середине подошвы.
а) Мышц медиальной группы три:
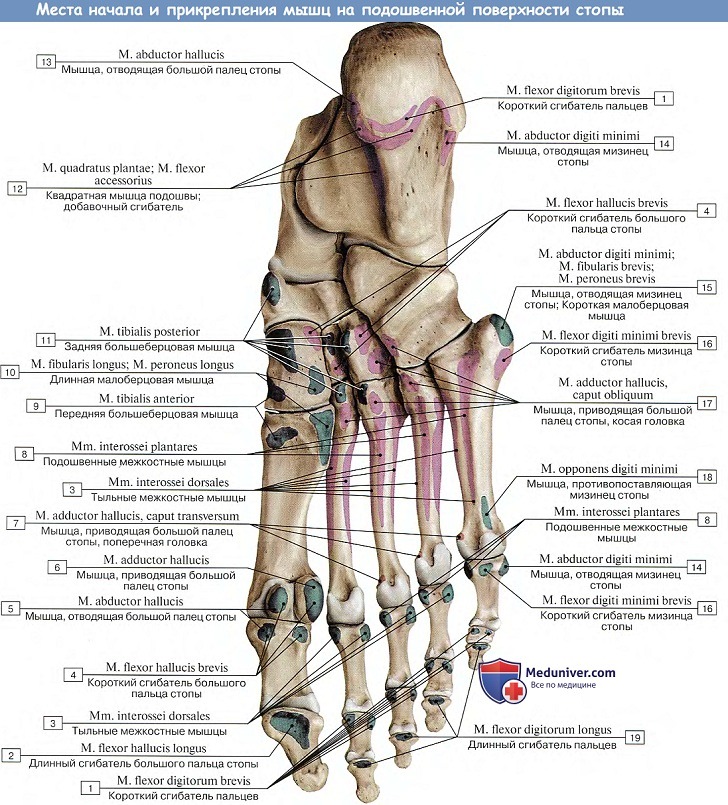
1. М. abductor hallucis, мышца, отводящая большой палец стопы, располагается наиболее поверхностно на медиальном крае подошвы; берет свое начало от processus medialis пяточного бугра, retinaculum mm. flexdrum и tiberositas ossis navicularis; прикрепляется к медиальной сесамовидной косточке и основанию проксимальной фаланги. (Инн. L5—S2 N. plantaris med.).
2. M. flexor hallucis brevis, короткий сгибатель большого пальца стопы, примыкающий к латеральному краю предыдущей мышцы, начинается на медиальной клиновидной кости и на lig. calcaneocuboideum plantare. Направляясь прямо вперед, мышца разделяется на две головки, между которыми проходит сухожилие m. flexor hallucis longus.
Обе головки прикрепляются на сесамовидных костях в области первого плюснефалангового сочленения и к основанию проксимальной фаланги большого пальца. (Инн. 5i_n. Nn. plantares medialis et lateralis.)
3. M. adductor hallucis, мышца, приводящая большой палец стопы, лежит глубоко и состоит из двух головок. Одна из них (косая головка, caput obliquum) берет начало от кубовидной кости и lig. plantare longum, а также от латеральной клиновидной и от оснований II—IV плюсневых костей, затем идет косо вперед и несколько медиально.
Другая головка (поперечная, caput transversum) получает свое начало от суставных сумок II—V плюснефаланговых сочленений и подошвенных связок; она идет поперечно к длиннику стопы и вместе с косой головкой прикрепляется к латеральной сесамовидной косточке большого пальца. (Инн. S1-2. N. plantaris lateralis.)
Функция. Мышцы медиальной группы подошвы, кроме действий, указанных в названиях, участвуют в укреплении свода стопы на его медиальной стороне.
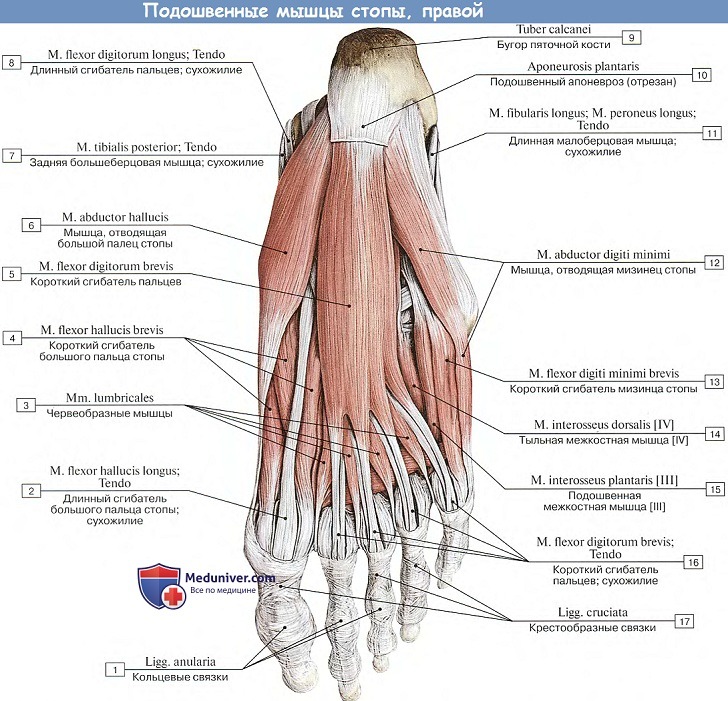
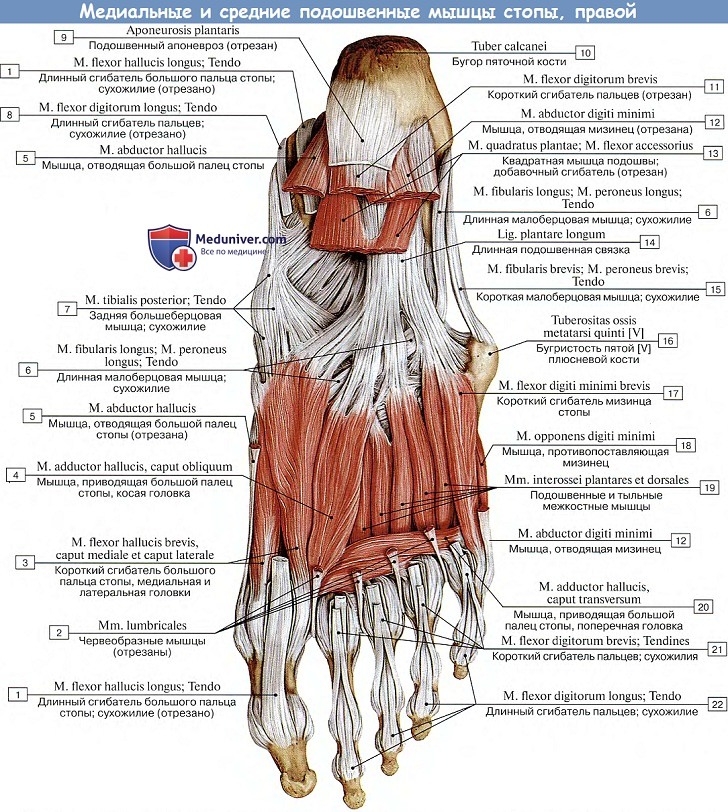
б) Мышцы латеральной группы имеются в числе двух:
1. М. abductor digiti minimi, мышца, отводящая мизинец стопы, лежит вдоль латерального края подошвы, поверхностнее других мышц. Начинается от пяточной кости и прикрепляется к основанию проксимальной фаланги мизинца.
2. М. flexor digiti minimi brevis, короткий сгибатель мизинца стопы, начинается от основания V плюсневой кости и прикрепляется к основанию проксимальной фаланги мизинца.
Функция мышц латеральной группы подошвы в смысле воздействия каждой из них на мизинец незначительна. Главная роль их заключается в укреплении латерального края свода стопы. (Инн. всех трех мышц 5i_n. N. plantaris lateralis.)
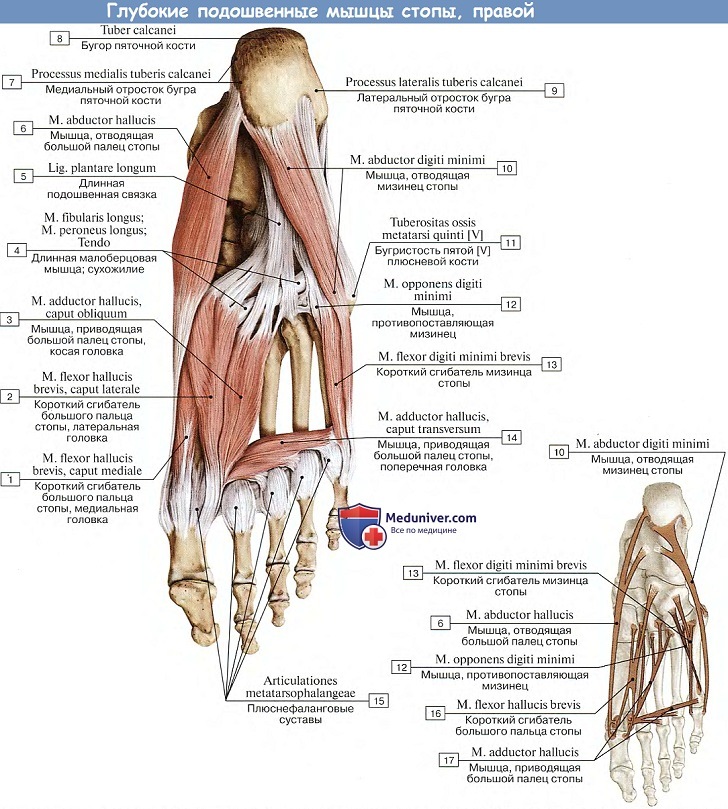
в) Мышцы средней группы:
1. М. flexor digitorum brevis, короткий сгибатель пальцев, лежит поверхностно под подошвенным апоневрозом. Начинается от пяточного бугра и делится на четыре плоских сухожилия, прикрепляющихся к средним фалангам II—V пальцев.
Перед своим прикреплением сухожилия расщепляются каждое на две ножки, между которыми проходят сухожилия m. flexor digitorum longus. Мышца скрепляет свод стопы в продольном направлении и сгибает пальцы (II-V). (Инн. L5-S2. N. plantaris medialis.)
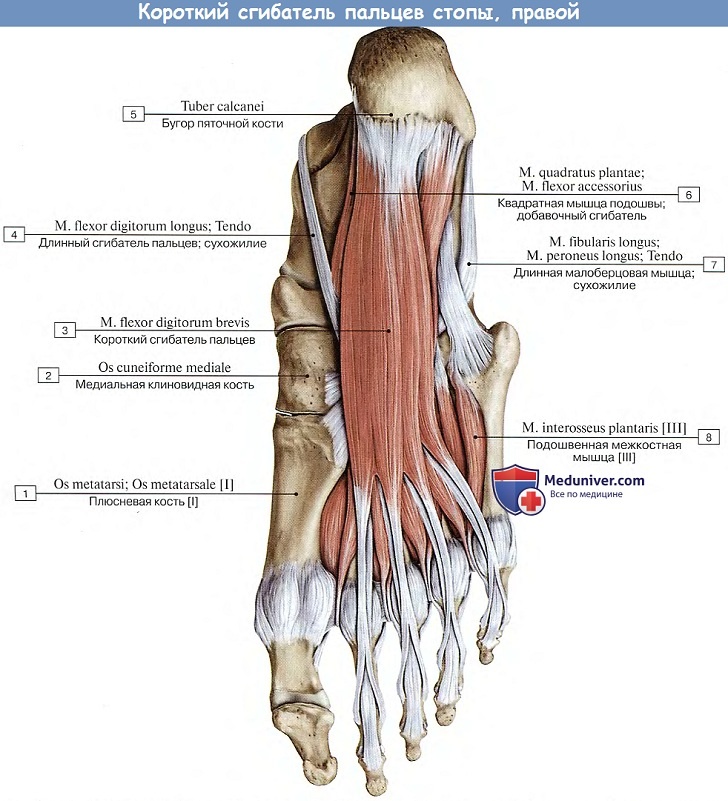
2. М. quadrdtus plantae (m. flexor accessorius), квадратная мышца подошвы, лежит под предыдущей мышцей, начинается от пяточной кости и затем присоединяется к латеральному краю сухожилия m. flexor digitorum longus. Пучок этот регулирует действие длинного сгибателя пальцев, придавая его тяге прямое направление по отношению к пальцам. (Инн. 51-2, N. plantaris lateralis.)
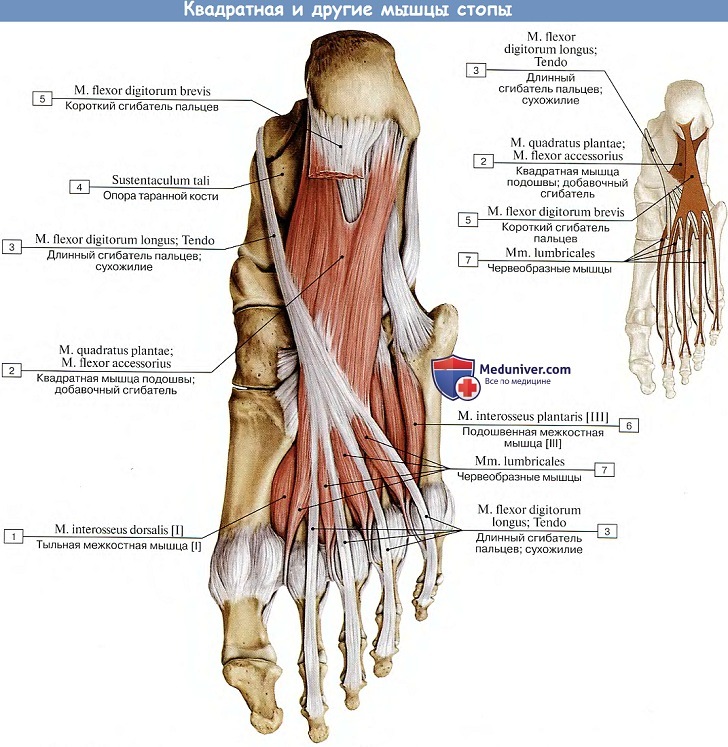
3. Mm. lumbricales, червеобразные мышцы, числом четыре. Как на кисти, отходят от;четырех сухожилий длинного сгибателя пальцев и прикрепляются к медиальному краю проксимальной фаланги II—V пальцев. Они могут сгибать проксимальные фаланги; разгибающее же действие их на другие фаланги очень слабое или совсем отсутствует.
Они могут еще притягивать четыре других пальца в сторону большого пальца. (Инн. L5—S2. Nn. plantares lateralis et medialis.)
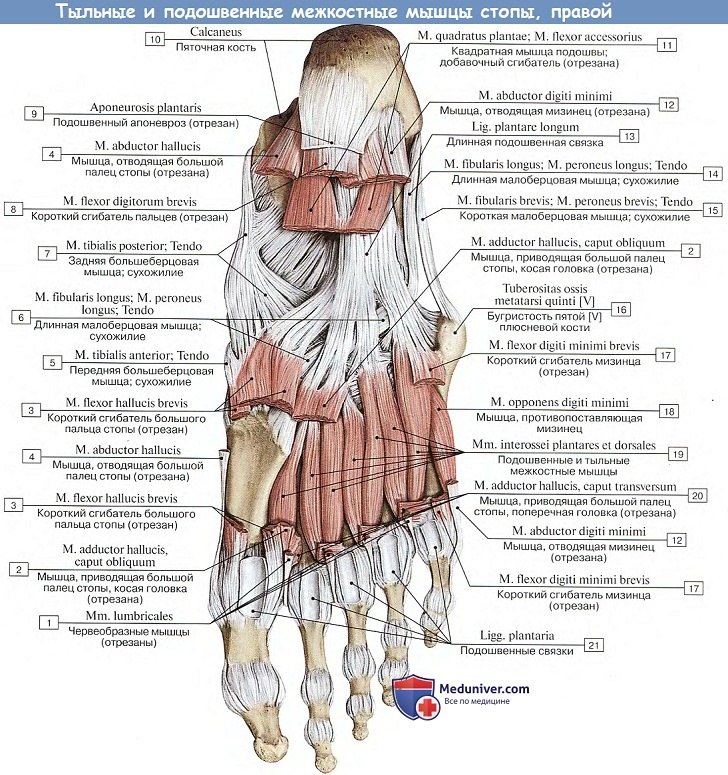
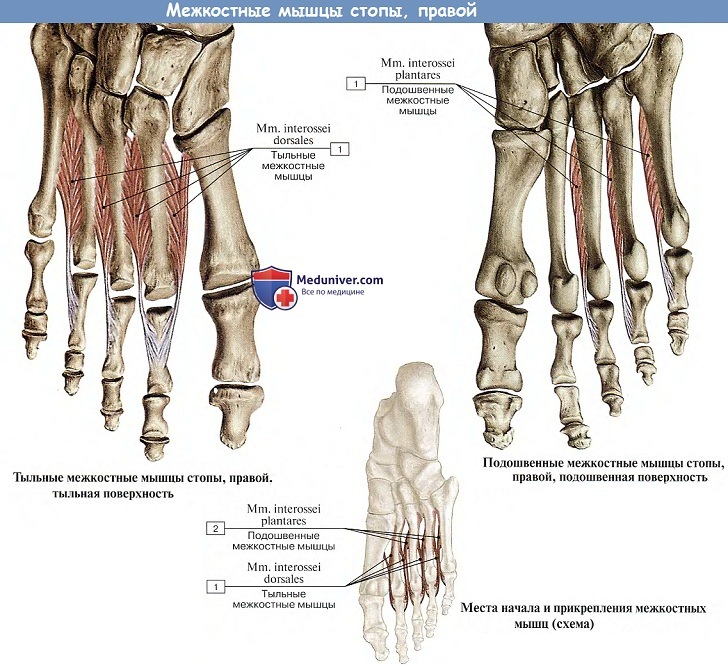
4. Mm. interossei, межкостные мышцы, лежат наиболее глубоко со стороны подошвы соответственно промежуткам между плюсневыми костями. Разделяясь, как и соименные мышцы кисти, на две группы — три подошвенные, mm. interossei plantares, и четыре тыльные, mm. interossei dorsdles, они вместе с тем отличаются своим расположением.
В кисти в связи с ее хватательной функцией они группируются вокруг III пальца, в стопе в связи с ее опорной ролью они группируются вокруг II пальца, т. е. по отношению к II плюсневой кости. Функции: приводят и разводят пальцы, но в весьма ограниченных размерах. (Инн. 5i_n. N. plantaris lateralis.)
Видео анатомия мышц стопы
— Вернуться к оглавлению раздела «Анатомия человека» >>>
Источник
Мышца отводящая большой палец стопы болит причины — Заметки Врача
Мышца отводящая большой палец стопы болит причины

Стопа представляет собой одну из важных частей тела, которая выполняет ряд функций, позволяющих человеку перемещаться – идти или бежать.
В ней сосредоточено большое количество костей, сухожилий, связок и мышц, объединенных мягкими тканями.
Наиболее чувствительной к различного рода заболеваниям стопы считается подошвенная мышца, поскольку на нее приходится основная нагрузка при перемещении человека и, кроме того, непосредственно оказывает большое воздействие масса тела.
Анатомическое строение
Группы мышц объединяют короткие мышцы стопы и длинные мышцы голени. Их классифицируют на тыльные и подошвенные. К первым относят короткий разгибатель пальцев. Подошвенные образуют три группы:
- Медиальные. Отводящая мышца большого пальца, короткий сгибатель большого пальца стопы, приводящая большой палец мышца стопы. Медиальные мышцы укрепляют свод стопы с медиальной стороны.
- Латеральные. К ним относится отводящая мизинец мышца, короткий сгибатель мизинца стопы. Латеральные мышцы выполняют функцию укрепления латерального свода.
- Средние. К ним относится короткий сгибатель пальцев, квадратная подошвенная мышца, червеобразные мышцы, глубокие подошвенные межкостные мышцы. Средние мышцы отвечают за скрепление свода стопы продольно и прямо, помогают сгибать, разгибать и разводить пальцы.
Воспалительные процессы, внешние травмы, переломы костей, разрывы связок и сухожилий приводят к нарушению двигательной функции голеностопа и болевым ощущениям в процессе ходьбы.
Тендинит нижних конечностей
Заболевание, вызванное выраженным и прогрессирующим воспалительным процессом в сухожилиях стопы с вовлечением подошвенных мышц и задней большеберцовой мышцы голени, называют тендинит. Болезнь сопровождается сильными болевыми ощущениями при активных движениях – бег, прыжки, поднимание тяжелых предметов. Тендинит стопы возникает в результате причин:
- Тендинит вызывают травмы, повышенные нагрузки на нижние конечности.
- Дегенеративно-дисторофические повреждения хрящевой ткани.
- Плоскостопие, развивающееся продолжительное время.
- Образование минеральных солей в результате микротравм сухожилий.
- Ревматизм, заболевания суставов ног, включая голени.
- Профессиональная деятельность с активной физической нагрузкой.
Тендинит стопы проявляет выраженные или незаметные симптомы.
Основные признаки болезни – покраснение кожных покровов в воспаленном месте подошвы, болевые ощущения при нагрузках на стопу, боль в нижней части голени при пальпации подошвенных мышц, отечность мягких тканей и голени, При игнорировании своевременного лечения тендинит стопы становится хроническим заболеванием и перерастает в тендиноз. Лечение болезни тендинит:
- Бинтование, накладывание бандажных повязок и полный покой поврежденным подошвенным мышцам.
- Прием антибактериальных медицинских препаратов при выявлении инфекционного характера заболевания.
- Прероральный, инъекционный или наружный прием медицинских препаратов противовоспалительного действия.
- Физиотерапия, массажные процедуры, не слишком интенсивная и щадящая лечебная гимнастика.
- Хирургическое вмешательство, целью которого является иссечение апоневрозов и пораженных от тендинита тканей.
Как правило, оперативное вмешательство – это крайняя мера, к которой прибегают при значительных трудностях с ходьбой, интенсивных и продолжительных болевых ощущениях в голени, невозможности остановить воспалительный процесс консервативным путем.
Тендинит нужно лечить, когда возникли первые признаки болезни, восстановление после операции отнимет полгода.
Тендинит стопы часто возникает при ношении «неправильной обуви» – неудобной, на высоком каблуке, сковывающей сгибание за счет подошвенных мышц пальцев нижних конечностей и голеностопа.
Чтобы не возник тендинит, в качестве профилактики следует правильно и ответственно выбирать варианты обуви.
Подошвенная кератодермия
Ладонно-подошвенная кератодермия – собирательный медицинский термин, включает большую группу заболеваний, сильно отличающихся по морфологическим признакам. Кератодермия может являться самостоятельной болезнью или быть частью сопутствующих заболеваний. Синдром кератодермии принято классифицировать на следующие виды:
- Диффузная кератодермия Тоста-Унны. Диффузный ладонно-подошвенный кератоз передается по наследству, характеризуется поражением подошв (и/или ладоней). Признаки – частые трещины, застойная эритрема (инфекция кожного покрова).
- Кератодермия Вернера. Признаки заболевания – возникает на первых неделях жизни человека, проявляется утолщением ногтевых пластин и непроизвольным отслаиванием ороговевших тканей.
- Мутилирующая кератодермия. Для этой формы заболевания характерны следующие признаки – сотовидный кератоз подошвенной поверхности. Очаги поражения имеют звездчатые очертания.
- Кератодермия острова Меледа. Характеризуется выраженным кератозом подошв и ладоней воспалительного характера. Поражение подошвенной части может выходить на тыльную поверхность стопы.
- Синдром Олмстеда. Сложное заболевание, которое сочетает признаки кератодермии с ониходистрофией. Синдром подошвенной болезни сочетается с болезнью языка.
- Ограниченная папулезная кератодермия. Основные признаки – небольшие размеры очаговых кератозов. Поверхность подошвы покрыта отдельными круглыми очаговыми ороговениями.
- Ограниченный точечный кератоз подошв (ладоней). В базальном и шиповатом слое эпителия образуются гипертрофированные внутриядерные точечные нарушения, напоминающие множественные небольшие кератические папулы. Сочетается с заболеваниями внутренних органов.
Источник: https://veltain.ru/myshca-otvodjashhaja-bolshoj-palec-stopy-bolit-prichiny/
Болит большой палец на ноге в суставе: как лечить и чем, причины боли

Если на ноге болит сустав большого пальца, то нужно найти причину дискомфортных ощущений. Нередко так манифестирует воспалительная или дегенеративно-дистрофическая патология.
При своевременном диагностировании и проведении должного консервативного лечения удается купировать ее на начальном этапе развития.
А вот постоянный прием анальгетиков и отсутствие врачебного вмешательства нередко приводит к стремительному прогрессированию заболевания.
Почему может болеть сустав большого пальца
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Боль в суставе большого пальца ноги нередко возникает при разнашивании новой обуви и обусловлена обычно формированием мозоли или натиранием. В таких случаях она быстро ослабевает сразу после заживления кожи.
На развитие патологии указывает появление болезненности чаще раза в неделю, постепенное повышение ее интенсивности. Косвенными признаками воспалительного или деструктивного процесса становятся отечность и покраснение кожи над суставом, его тугоподвижность.
Артрит
При жалобах пациента на боль в суставе большого пальца стопы врач в первую очередь предполагает развитие ревматоидного артрита. Это тяжелая патология, пока не поддающаяся окончательному излечению. Но длительный прием препаратов позволяет достичь устойчивой ремиссии, затормозить воспалительный процесс.
Также причиной болезненности может стать инфекционный артрит, возникающий из-за проникновения в суставную полость болезнетворных бактерий. Устранить все симптомы патологии помогает проведение антибиотикотерапии.
Реже появление дискомфортных ощущений провоцирует реактивный артрит, развивающийся из-за неадекватного ответа иммунной системы на внедрение инфекционных или аллергических агентов. Заболевание в 60% случаев удается полностью вылечить.
Артроз
Боль в пальце стопы возникает при артрозе 2 степени тяжести.
А на начальном этапе развития изредка появляются лишь слабые дискомфортные ощущения после длительной прогулки, подъема тяжестей, интенсивных спортивных тренировок.
Именно в отсутствии симптоматики и заключаются трудности лечения этой дегенеративно-дистрофической патологии. Пациент обращается к врачу при уже произошедших необратимых изменениях хрящевых и костных тканей.
Подагра
Боль подобной локализации у мужчин — специфический признак поражения пальца стопы подагрическим артритом. Этот сустав вовлекается в воспалительный процесс и у женщин, но обычно несколько позже, после повреждения мелких сочленений рук.
Подагра развивается из-за нарушения регуляции синтеза пуринов в организме. Повышается уровень мочевой кислоты и ее солей, а затем они кристаллизуются, накапливаются и откладываются в суставах, раздражая ткани, провоцируя развитие воспаления.
Косвенным подтверждением подагрической атаки становится покраснение пальца, сильное повышение местной температуры.
Бурсит
Это острое, подострое или хроническое воспаление синовиальной сумки, сопровождающееся накоплением в ее полости экссудата. Бурсит бывает инфекционным, развивающимся после проникновения в сустав патогенных микроорганизмов, например, при травмах.
Его причиной могут стать респираторные, урогенитальные, кишечные инфекции. После обращения к врачу пациентам для лечения бурсита назначается прием антибиотиков для уничтожения болезнетворных бактерий, устранения симптоматики.
Бурсит нередко является и осложнением системных заболеваний — артритов, артрозов, подагры.
Воспаление сухожилий
Тендинит — воспалительная патология, поражающая сухожилия. Он развивается в результате однократной или регулярной повышенной нагрузки на сустав большого пальца ноги.
Если человек не обращается за медицинской помощью, то тендинит становится хроническим. Боль в пальце появляется при перемене погоды, переохлаждении, ОРВИ.
Постепенно структура сухожилия патологически изменяется, что приводит к нарушению походки.
При тендовагините тоже воспаляются соединительнотканные тяжи, но только те, которые имеют влагалища. Причинами развития этого заболевания могут быть как монотонные, часто повторяющиеся движения, так и ревматические или инфекционные процессы.
Неврома Мортона
Так называется поражение подошвенного пальцевого нерва на уровне головок плюсневых костей в результате сдавления поперечной межплюсневой связкой.
Неврома Мортона появляется из-за ношения узкой обуви на высоких каблуках, неправильной походки, избыточного веса, длительной ходьбы. В группе риска находятся спортсмены и люди, работающие в положении стоя.
Характерный признак невромы Мортона — ощущение присутствия постороннего предмета в обуви. Со временем болезненность в пальце может ослабевать, но при ношении тесной обуви происходит очередное обострение.
Сахарный диабет
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Это хроническое нарушение обмена веществ, для которого характерно недостаточное образование собственного инсулина и повышение уровня глюкозы в крови. Течение сахарного диабета осложнено нарушением функционирования практически всех систем жизнедеятельности, в том числе опорно-двигательного аппарата. Тяжелым последствием патологии становится диабетическая стопа.
У пациента с подобным состоянием выявляются нарушения кровообращения в нижней части ноги, боль в мышцах и суставах, разрушение костных и хрящевых тканей.
Врастание ногтя
Ноготь врастает из-за его слишком сильного давления на окружающие мягкие ткани. Чаще всего такая патология поражает большой палец стопы.
В результате врастания ногтевой пластины в околоногтевой валик развивается острый воспалительный процесс. Возникает сильная боль, распространяющаяся на весь палец. Обычно выставление диагноза не вызывает трудностей.
При внешнем осмотре хорошо заметны покраснение кожи и воспалительный отек. Врастание ногтя лечится консервативно, но нередко требуется хирургическое вмешательство — частичное или полное удаление ногтевой пластины.
Характер болей
Дергающая, пульсирующая боль в пальце указывает на острое течение воспалительного процесса. Сопутствующими симптомами практически всегда являются покраснение, разглаживание, отечность кожи. Мелкие кровеносные сосуды переполняются кровью, поэтому большой палец стопы становится горячим на ощупь. Все эти признаки характерны для следующих патологий:
- подагры;
- инфекционного, ревматоидного, реактивного артрита;
- тендинита, тендовагинита.
Резкая пронизывающая боль возникает в момент травмирования сустава — перелома, вывиха, ушиба после падения или направленного удара. Слабые дискомфортные ощущения в большом пальце ноги — один из симптомов развивающегося артроза, деформирующего остеоартроза или остеопороза. Их выраженность повышается постепенно и через несколько месяцев или лет боли в суставе становятся постоянными.
Источник: https://sustavlive.ru/boli/golenostop/bolit-bolshoj-palec-na-noge.html
Источник
Халюс-вальгус и плоскостопие. Причины возникновения. Миологический подход в лечении и профилактике. | Школа практической миологии Л. Розломия
Халюс-вальгус и плоскостопие. Причины возникновения данных патологий. Миологический подход в лечении и профилактике.
В последнее время приходят письма с просьбой рассказать о достаточно распространённом заболевании стоп, именуемом «халюс-вальгус».
Как показывает практика, действительно, патология стоп имеет влияние на самые различные системы организма. Любой из неврологических симптомов может быть вызван патологией в пальцах стоп.
Халюс-вальгус, по моему мнению, не является самостоятельным заболеванием. Это одно из патологических звеньев(!) в цепи болезни, которое имеет явные и скрытые связи с другими нарушениями в организме.
Следовательно, проблему надо решать комплексно, а не изолированно, в виде мероприятий, направленных только на ткани стоп. Это явилось дополнительным поводом для публикации статьи, чтобы высказать свою точку зрения, отличную (судя по информации в медицинской литературе) от общепринятой.
В медицине термином «халюс-вальгус» называют особую патологическую форму, принимаемую большим пальцем стопы.
Посмотрите на этот снимок.
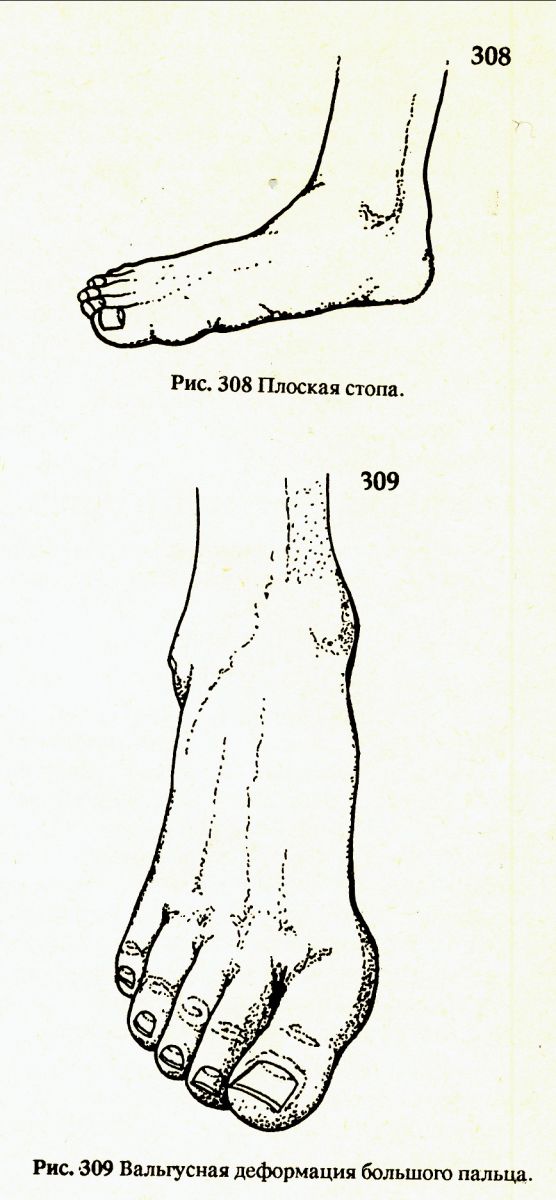
Видно, как большой палец стопы отведён в сторону, наружу, тогда как остальные лежат плоско и прямо. Прошу обратить внимание на форму этой стопы , она находится в состоянии плоскостопия.
Как назвать эту форму патологии? Очень просто: «девиация большого пальца стопы», где «девиация» есть синоним слова «отведение» («Клиническая диагностика болезней суставов» М. Доэрти, Д. Доэрти, 1993г.)
Зададим вопросы: почему большой палец стопы никогда не отводится вовнутрь, а всегда только наружу, и что вызывает его отклонение?
Ответ на эти вопросы один. Палец отводится в сторону из-за укорочения мышцы, призванной его разгибать и слабости её антагониста – мышцы, сгибающей большой палец. В этом кроется основная причина девиации большого пальца стопы, а не в слабости связочного аппарата, как об этом говорят и пишут.
Чтобы убедиться в правильности сказанного мною, положите палец руки на ноготь большого пальца стопы и приложите усилие, чтобы разогнуть большой палец. Создавая ограничение пальцем руки этому движению, вы не только увидите приподнявшееся под кожей сухожилие большого пальца, но и почувствуете ту мышцу, которая с ним связана, а заодно увидите, как большой палец отклоняется наружу!
У кого есть выраженная девиация большого пальца, тот почувствует неприятные ощущения в этой мышце от созданного напряжения, а то и откровенную боль. Однако спросите этого человека, жаловался ли он когда-нибудь на эту мышцу – разгибатель, или он чувствовал боль только во втором суставе большого пальца? Ответ, как правило, всегда один и тот же: болел только большой палец стопы, а мышцу он не чувствовал.
Вот вам и разгадка причины девиации большого пальца, а также ориентир на лечение, и на профилактику этой патологии.
Хочу обратить внимание на то, что о мышцах голени, связанных с патологией пальцев стопы, никто не говорит, в том числе и травматологи-ортопеды. Всех интересуют только мышцы и связки в районе стопы.
По моему мнению, такое заблуждение не позволяет проводить эффективное лечение, направленное на ликвидацию причин девиации большого пальца и вредит основному предназначению медицины – профилактике этого заболевания.
С удивлением наблюдаю, когда с экрана центрального канала ТВ образованные люди говорят, что «косточка» на стопе — это халюс-вальгус и связан он с ношением обуви на высоких каблуках. А чем тогда объяснить искарёженные большие пальцы стоп женщин в деревнях и сёлах, ведь они если и надевают туфли на каблуках, то только по праздникам? Я видел их стопы с большими пальцами, лежащими практически поперёк и поверх остальных! Однако их постоянной обувью были тапочки, сапоги или валенки. А что говорить о балеринах, которые не только носят туфли на высоком каблуке, но и танцуют в пуантах, перенося вес тела на пальцы стоп?
Не выдерживает никакой критики утверждение, что халюс-вальгус может носить наследственный характер. Кто и почему так говорит? Так говорят те, кому не знакомы законы передачи патологических наследственных факторов, а так же те, кто не может справиться с этой патологией даже в начальной стадии её появления.
Может коллеги имеют в виду наследственную болезнь соединительной ткани? Если так, то для неё характерна общая слабость связочного аппарата, приводящая, скорее всего, к плоскостопию, чем к сокращению связок подошвенного апоневроза стопы, характерного для молоткообразно изменённых пальцев.
В продолжении сказанного, предлагаю посмотреть на следующую иллюстрацию.
.jpg)
На ней видно, как второй, третий и четвёртый пальцы стопы изогнуты в суставах, анкилозированы (не разгибаются), и приобрели особую внешнюю форму – молоткообразную, то есть стойкую контрактуру пальцев. Что привело эти пальцы к такому виду? Только перенапряжение и укорочение мышц – сгибателей и со временем усыхание связок подошвенного апоневроза.
Однако, это не самостоятельное поражение стопы. Я ни разу не встречал человека, имеющего молоткообразные пальцы без наличия девиации большого пальца.
По моему мнению, патологические процессы в стопах начинаются с изменения центра тяжести тела. Как правило, это происходит в результате наклона тела вперёд, с переносом центра тяжести на плюсне-фаланговые суставы.
В связи с тем, что наши стопы имеют характерную особенность – «пятки вместе, а кончики стоп врозь»,- в норме основная нагрузка приходится в основном на первый палец стопы, особенно на область его второго сустава. При ходьбе пострадавший большой палец теряет амортизационную функцию, которую без труда выполняет здоровый, прямой палец стопы. В результате опора приходится на область второго сустава, вызывая не только ещё большее отведение большого пальца в сторону, но и хроническое травмирование суставных тканей.
Теперь о причинах нарастания косточки на головке первой плюсневой кости стопы. Одна из них – это укороченная мышца разгибателя большого пальца, которая своим сухожилием, прикреплённым к боковой поверхности головки первой плюсневой кости, оттягивая на протяжении длительного времени костную ткань, заставляет её расти в этом направлении. Вторая причина связана с уже отмеченным фактом –с травматизацией всей головки плюсневой кости при ходьбе, с раздражением надкостницы и образованием, в связи с этим, костной мозоли в виде специфического нароста.
Если патологический процесс в мышцах голени вовремя не остановить, он развивается дальше, приводя к ещё большим разрушениям.
В данном случае, в начале наступает период образования девиации большого пальца, затем в патологический процесс вовлекаются 2, 3 и 4 пальцы стопы, далее происходят дегенеративные изменения суставов, связок и мягких тканей подошвенной части.
Собирая анамнез у больных, имеющих девиацию большого пальца, я выяснил, что многие отмечали наличие болей во втором суставе большого пальца, коротких по времени (несколько дней). Эти боли вскоре проходили и появлялись уже значительно позже, когда патология становилась выраженной, когда обувь и длительная ходьба начинали вызывать болевые ощущения.
Существует мнение, что плоскостопие возникает из-за слабости связочного аппарата в области голеностопного сустава. Действительно, когда пациент пришёл на приём с плоской стопой и она «съехала» внутрь, нельзя сказать, что связочный аппарат не пострадал. Но ведь стопа не сразу «расползлась», что-то же привело её к этому состоянию?
Для того, чтобы ясно представить себе весь ход патологического изменения голеностопного сустава, необходимо рассмотреть очередной рисунок.

Не трудно представить, что при перенапряжении и укорочении мышц, отводящих стопу наружу и ослаблении мышц, приводящих её внутрь, стопа будет находится в вальгусном состоянии. При таком положении мышц под тяжестью веса тела межплюстневые мышцы и связки стопы будут растянуты и уже не смогут самостоятельно принять прежнее положение.
Стельки с супинацией не решат проблему. Стоит только их убрать, как стопа снова примет вальгусное положение.
На рисунке красным цветом выделены мышцы в состоянии перенапряжения и укорочения, а синим – в состоянии гипотонии. Это из-за них голеностопный сустав теряет свою форму.
На следующем рисунке можно видеть ещё один нюанс патологии голеностопного сустава.
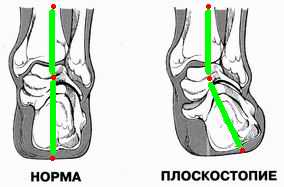
Обратите внимание на положение суставной части малой берцовой кости (расположена снаружи) относительно костей плюсны и сравните с формой нормального сустава. Обе лодыжки опущены вниз, однако наружная лодыжка пострадавшего сустава опущена значительно ниже, чем у здорового, и её отросток непосредственно соприкасается с таранной костью.
Можно с уверенность сказать, что в таком же патологическом состоянии находится межкостная сухожиальная мембрана голени.
Эта мембрана, призванная удерживать длинные кости голени вместе при наличии патологии частично утрачивает свои функции, что сопровождается целым рядом патологических симптомов(!), в том числе и нестабильностью суставов стопы.
В этом случае вполне логично задать вопросы:
— в каком состоянии находится тибио-фибулярный сустав (расположенный сбоку и ниже колена)?
— не является ли изначально его патология причиной девиации большого пальца (халюс-вальгус), и плоскостопия?
— что, в свою очередь, оказало влияние на этот забытый всеми сустав, который может быть причиной как патологии в стопе, так и патологии в коленном и тазобедренном суставах, вызывая невралгию нервов ноги, ошибочно принимаемых за радикулит и ишиалгию?
Причин, приводящих к патологии стопы несколько:
— раннее (в младенчестве) вставание на ножки при неокрепших мышцах и связках;
— наличие избыточного веса у ребёнка (перекорм) и у взрослого (общее ожирение);
— ношение обуви с зауженным носком, когда наружная боковая связка большого пальца стопы длительно находится в растянутом состоянии, а внутренняя расслаблена и укорачивается;
— ношение обуви не соответствующей по размеру стопы в длинну, особенно в детском и подростковом возрасте, когда смена обуви «не поспевает» за ростом стопы, создавая предпосылки в будущем для появления девиации большого пальца;
— отсутствие профилактики для поддержания тонуса связочного аппарата стоп;
— синдром холодных стоп (холод «забрался» в кости ) с исходом в спадение капиллярной сети;
— длительная нагрузка на ноги (стоячая работа, некоторые виды спорта);
— болезнь соединительной ткани (связочная несостоятельность) – достаточно редкое заболевание и, возможно, наследственное;
— предшествующее заболевание почек, например, мочекаменная болезнь – являющаяся причиной подагры;
— патология в суставах нижних конечностей (тибио-фибулярный, коленный, тазобедренный); — патология в области таза и позвоночного столба;
— резкий переход от туфель на каблуках к обуви без каблука или к тапочкам(!).
Заслуживает особого внимания и тот факт, что многие женщины, имеющие девиацию большого пальца стопы, отмечают в анамнезе наличие циститов. Особенно это касается женщин, живущих в сельской местности, где «все удобства во дворе».
У тех, кто страдает халюс-вальгус, как правило, отмечается нарушение пуринового обмена, повышенное содержание в крови мочевой кислоты, наличие мочекаменной болезни с отложением в почках и мелких суставах кристаллов – уратов.
На одном из рисунков видны, так называемые, «молоткообразные» пальцы. Вначале возникает асептическое воспаление мелких суставов, обусловленное травмирующими свойствами уратных кристаллов, а затем, при его стихании, развивается артроз и анкилоз.
Не редко халюс-вальгус сочетается с узелками Гибердена, локализующихся на первых суставах пальцев рук, причиной которых являются всё те же кристаллы мочевой кислоты, отложившиеся в полостях суставов.
К сказанному следует добавить ещё несколько слов о патологии стоп. При запущенном состоянии болезни в стопах начинают происходить нарушения обменных процессов, которые проявляются в виде дистрофических и дегенеративных изменений.
Достаточно взглянуть на последние рисунки, чтобы убедиться в происходящем. Это завершающая стадия патологии стоп, причём, иногда осложняющаяся грибковыми поражениями.


Естественно, что при лечении каждая из указанных причин должна иметь свой собственный лечебный комплекс, направленный не только на само патологическое звено, но и на организм в целом.
Приходится сожалеть о том, что больные обращаются за помощью слишком поздно, когда подвывихи суставов уже состоялись, когда «созрела» контрактура пальцев стоп, когда произошли деформации костной и хрящевой ткани и наступили дегенеративные разрушения мышц и связок стопы.
По моему мнению, назначение стелек, супинаторов, гимнастики для поражённых стоп ещё больше усугубляют процесс деформации.
Прошу обратить внимание, что просмотрев достаточное количество литературы, я не нашёл ни слова о влиянии мышц ног на появление девиации большого пальца и плоскостопия, и на анкилозирование межфаланговых суставов других пальцев.
Мышцы – это та область, которая осталась неизученной. Есть много массажных школ и направлений, однако нет специалистов, которые могли бы вылечить мышцы опорно-двигательного аппарата, дать возможность связкам стоп укрепиться, и только потом заниматься физическими упражнениями.
Существуют ли приёмы мануальной терапии для лечения описанной здесь суставной патологии? Конечно, существуют.
Однако надо отдавать себе отчёт в том, на каком этапе этого заболевания мы можем помочь конкретному человеку.