Лечение перелома пальцев у детей
Содержание статьи
Перелом пальца у ребенка
Перелом пальца у ребенка — это нарушение целостности основной, средней или ногтевой фаланги пальца на руке или ноге. Проявляется болью, синюшностью, отеком, кровоизлияниями, нарушением функции, иногда — внешней деформацией. При повреждениях ногтевой фаланги часто образуются подногтевые гематомы. Диагноз вставляется с учетом обстоятельств травмы, жалоб, данных объективного осмотра и результатов рентгенографии. По показаниям назначают КТ или МРТ. Лечение — репозиция, иммобилизация с помощью гипсовой повязки или динамического шинирования. Иногда требуется фиксация спицей. При наличии ран показана операция.
Общие сведения
Перелом пальца у ребенка является достаточно распространенной травмой. На долю повреждений пальцев рук приходится около 2% от общего числа скелетных травм, доля переломов пальцев ног составляет менее 1%. Чаще всего страдают ногтевые фаланги, несколько реже — средние, еще реже — основные. Тяжелые повреждения встречаются нечасто. Важность раннего адекватного лечения травм верхних конечностей обусловлена необходимостью сохранения функции кисти.
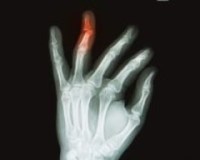
Перелом пальца у ребенка
Причины
Переломы пальцев у детей возникают в результате бытовых, уличных и спортивных травм. Повреждения пальцев кисти могут быть обусловлены ударом тяжелым предметом, например, молотком, защемлением дверью, дракой или неудачным падением. Поражения пальцев стопы нередко становятся следствием удара по твердому предмету, например, по косяку в быту или по штанге ворот во время игры в футбол.
Патогенез
Перелом фаланги пальца возникает в результате травматического воздействия, сила которого превышает прочностные характеристики кости. Может наблюдаться нарушение целостности средней части или эпифизов фаланги. Как правило, перелом одиночный, носит линейный характер и не сопровождается значительным смещением.
Множественные травмы пальцев и оскольчатые повреждения с грубым смещением встречаются нечасто, требуют особого внимания из-за возможных негативных последствий. Большинство переломов закрытые. Отрывы части подушечки пальца и образование дефекта мягких тканей при переломах концевой фаланги встречается преимущественно у детей дошкольного возраста.
Симптомы
Ребенок с переломом пальца руки жалуется на резкую боль в зоне повреждения. При осмотре палец отечный, синюшный. Травмированная фаланга болезненна при пальпации, осевой нагрузке. При наличии значительного смещения обнаруживаются укорочение, деформация. Переломы ногтевых фаланг часто сопровождаются образованием обширных подногтевых гематом. Функция кисти снижена.
Признаками перелома пальца стопы у детей являются быстро нарастающая отечность, синюшность, кровоподтеки, подногтевые гематомы, болезненность ощупывании и надавливании по оси. Опора на ногу сохранена, при стоянии и ходьбе ребенок щадит передние отделы стопы, опирается на землю преимущественно пяткой.
Открытые переломы характеризуются наличием раны неправильной формы, нередко — с размятыми и раздавленными краями. В ране просматриваются жировые ячейки мягких тканей фаланг, иногда видны костные фрагменты. При образовании дефекта часть кожи и подлежащих мягких тканей отрывается или свисает на тонком кожном лоскуте, не имеющем питающих сосудов.
Осложнения
При выраженном смещении и отсутствии репозиции в отдаленном периоде формируются деформации пальцев. Нерепонированные внутрисуставные переломы со смещением чреваты ограничением подвижности в суставе. Во взрослом возрасте у детей, перенесших травмы пальцев, может развиваться посттравматический артроз.
Диагностика
Уточнением характера травмы занимаются детские травматологи. Распознавание перелома обычно не представляет затруднений, благодаря достаточно яркой клинической картине. Из-за невозможности продуктивного контакта и неоднозначных данных рентгенологического исследования некоторые сложности могут возникнуть при диагностике повреждений у детей раннего возраста, особенно в случае апикальных переломов ногтевых фаланг и поражений зоны роста. Для подтверждения диагноза применяются следующие методы:
- Рентгенография пальца. Базовая методика, позволяющая определять большинство переломов. Снимки выполняют в двух проекциях. На рентгенограммах просматривается линия излома, количество и направление смещения отломков.
- КТ пальца. Назначается при недостаточной информативности базового исследования. Позволяет получить объемное изображение поврежденной фаланги, подтвердить наличие и уточнить локализацию перелома.
- МРТ пальца. Требуется в сомнительных случаях у детей младшей возрастной группы и при подозрении на травму зоны роста. Хорошо визуализирует хрящевую ткань, которая практически не просматривается на обычных рентгенограммах.
Переломы пальцев у детей дифференцируют с ушибами. В пользу ушиба свидетельствует нерезко выраженный отек, отсутствие деформации и болезненности при давлении по оси.
Лечение перелома пальца у ребенка
Консервативная терапия
Лечение чаще консервативное. При травмах без смещения пальцы кисти фиксируют гипсовой лонгетой сроком на 7-10 дней. Пациентам с поражениями указательного, среднего и безымянного пальцев накладывают гипс-лодочку по ладонной поверхности, мизинцы иммобилизуют лонгетой по боковой поверхности, большой палец руки загипсовывают отдельно от остальных.
При травмах пальцев ног осуществляют динамическое шинирование, прибинтовывая больной палец к соседнему здоровому. Детям с переломом большого пальца стопы гипс рекомендуется накладывать даже при отсутствии смещения. В случае смещения предварительно производят репозицию, кисть или стопу фиксируют гипсовой повязкой.
Сопоставление фрагментов может быть сопряжено со значительными затруднениями из-за небольшого размера детских фаланг. В сложных случаях проводят чрескожную фиксацию спицей, у маленьких детей используют инъекционную иглу. Ребенка направляют на контрольную рентгенографию, при удовлетворительных результатах иммобилизацию продолжают в течение 2 недель. Затем назначают лечебную физкультуру.
Хирургическое лечение
Оперативные вмешательства показаны при открытых повреждениях с дефектом мягких тканей. Применяют различные варианты кожной пластики. Небольшие раны закрывают местным кожным лоскутом. Для устранения дефекта в зоне выкраивания лоскута используют кожный трансплантат, взятый с внутренней стороны предплечья. Лоскуты придавливают марлевым шариком для улучшения контакта с подлежащими тканями и повышения вероятности приживления.
Крупные раны закрывают при помощи лоскута на питающей ножке с основанием в области ладонной поверхности кисти. Ножку отсекают через 3 недели после операции. Продолжительность иммобилизации после вмешательств по замещению мягкотканного дефекта при открытых переломах колеблется от 2 до 3 или более недель, зависит от выбранной методики, тяжести травмы, успешности приживления лоскута. В восстановительном периоде проводят физиотерапевтические процедуры, назначают ЛФК.
Прогноз
Прогноз у большинства детей благоприятный. Переломы пальцев рук и ног хорошо срастаются, движения сохраняются в полном объеме, остаточные деформации отсутствуют. Неблагоприятный исход возможен при наличии смещения или открытого повреждения и позднего обращения за медицинской помощью — в подобных случаях возникают сложности во время репозиции, ранняя пластика становится невозможной из-за инфицирования раны.
Профилактика
Профилактика переломов пальцев у детей младшего возраста предусматривает постоянный контроль родителей, обеспечение безопасного пространства в пределах квартиры, тщательный выбор условий для прогулок и уличных игр. Детям среднего и старшего возраста следует разъяснять основы безопасного поведения дома и на улице. Работа с инструментами должна выполняться под наблюдением родителей и после соответствующего обучения. Занятия в спортивных секциях нужно проводить под руководством тренера и с использованием специального оборудования.
Источник
Переломы костей кисти и пальцев у детей
Переломы костей кисти и пальцев у детей выявляются реже, чем у взрослых, и обычно подлежат амбулаторному наблюдению. Тем не менее, к таким повреждениям следует относиться с максимальной серьезностью, поскольку несвоевременное лечение может стать причиной ограничения движений и других нарушений функции кисти. Переломы костей кисти обычно являются следствием прямой травмы (ударов по кисти). Переломы пальцев у детей могут возникать при спортивных травмах, после падения, удара тяжелым предметом и пр. Клинические симптомы — отек, боль, ограничение движений. Для подтверждения диагноза осуществляется рентгенография поврежденного сегмента кисти. Лечение, как правило, консервативное — наложение гипсового лонгета с последующим физиолечением. При смещении выполняется репозиция. При открытых переломах необходимо хирургическое вмешательство.
Общие сведения
По статистике, переломы пальцев и костей кисти у пациентов детского возраста составляют примерно 3-5% от общего числа всех переломов верхней конечности. Частота повреждений возрастает в дистальном направлении: переломы костей запястья возникают очень редко (0,2-0,5% случаев), пястные кости ломаются чаще (около 35% случаев), переломы пальцев у детей наблюдаются достаточно часто (около 65% случаев).
Большинство подобных травм требуют амбулаторного лечения. Тем не менее, при многооскольчатых переломах, повреждениях со значительным смещением фрагментов и открытых переломах иногда требуется госпитализация. В стационар направляют около 3,5% детей с переломами пальцев и кисти.
В группе переломов пальцев и костей кисти выделяют:
- Переломы костей запястья. Обычно у детей ломается ладьевидная кость, повреждения других костей запястья встречаются чрезвычайно редко.
- Повреждения пястных костей. Чаще наблюдаются переломы V и I пястных костей.
- Повреждения фаланг пальцев.
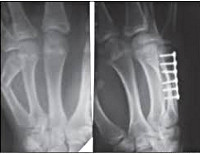
Переломы костей кисти и пальцев у детей
Переломы костей запястья у детей
Чаще наблюдаются в школьном возрасте. Выявляются преимущественно переломы ладьевидной кости, причиной становится прямой удар по руке. На тыле кисти в области сустава появляется отек, движения ограничены из-за болей, особенно болезненно разгибание кисти. При пальпации определяется болезненность в области анатомической табакерки и рядом с шиловидным отростком лучевой кости.
На рентгеновских снимках обнаруживается нарушение целостности ладьевидной кости, обычно линия перелома проходит в ее самой узкой средней части. Для уточнения характера повреждения, кроме стандартных проекций, часто бывает необходимо выполнить снимок в положении «три четверти». В сомнительных случаях ребенка направляют на компьютерную томографию или МРТ костей запястья.
Лечение заключается в наложении гипса от большого пальца до предплечья в его верхней трети. Кости запястья недостаточно хорошо кровоснабжаются, поэтому перелом срастается медленно, и иммобилизация продолжается до 6 недель и более. В этот период назначают УВЧ. Затем выполняют контрольные снимки. Если сращения нет, фиксацию продолжают еще 4-5 недель, потом контрольный снимок повторяют. При выявлении признаков декальцинации иммобилизацию продлевают еще на 1 месяц.
Переломы пястных костей у детей
У детей чаще всего ломаются V и I пястные кости. Причиной становится ушиб тяжелым предметом или удар сжатым кулаком, например, во время драки.
Переломы I пястной кости обнаруживаются в области диафиза либо в проксимальной части кости. В отличие от пациентов старших возрастных групп, у детей типичное повреждение этой области — перелом Беннета почти никогда не выявляется, вместо этого возникает остеоэпифизеолиз. При переломах диафиза смещение обычно отсутствует или выражено незначительно, поврежденная область отечна, осевая нагрузка и пальпация резко болезненны. При остеоэпифизеолизе дистальный фрагмент может смещаться, палец при этом находится в положении приведения.
Диагноз подтверждается на основании рентгенографии костей кисти, КТ и МРТ кисти требуются редко. При повреждениях без смещения кость фиксируют гипсом на 10-14 дней. При повреждениях со смещением осуществляют репозицию пястной кости под наркозом: помощник держит руку пациента, а травматолог тянет палец по оси и отводит его в сторону, затем, не прекращая тяги, надавливает на выступающий отломок и увеличивает отведение пальца. По окончании репозиции ребенка направляют на контрольную рентгенограмму. Иммобилизацию продолжают 2-3 недели, после снятия гипса назначают ЛФК. Лечение проводится в травматологическом пункте, госпитализация не требуется.
Переломы V пястной кости чаще возникают в области диафиза, ближе к дистальной части кости. Отмечается отек и нарушение функции кисти, при осевой нагрузке и ощупывании определяется резкая болезненность. Диагноз подтверждают по результатам рентгенографии. При повреждениях без смещения накладывают гипс, срок — 2 недели. При смещении отломков предварительно выполняют репозицию.
Техника репозиции зависит от характера смещения. Обычно отломки пястной кости смещаются под углом, открытым в сторону ладони, а величина угла может значительно различаться. Иногда наблюдается смещение по длине или разворот дистального фрагмента. Для устранения смещения помощник осуществляет тягу по оси за соответствующий палец, а врач в это время надавливает на отломки с тыльной стороны, одновременно придерживая их со стороны ладони. Потом выполняют контрольную рентгенографию, гипс сохраняют 2-3 недели. В периоде восстановления назначают ЛФК.
Если отломки не удерживаются на месте, приходится проводить закрытую репозицию пястной кости с чрескожной фиксацией спицей. Для этого сначала осуществляют вправление отломков, а затем, продолжая удерживать отломки, сгибают палец под прямым углом. Спицу проводят, наклонив ее немного косо и отступя около 1 см в проксимальную сторону от суставной щели между основной фалангой и пястной костью. Прокалывают кортикальный слой кости, чтобы спица оказалась в костномозговом канале, и «нанизывают» на нее костные фрагменты, удерживая их в правильном положении. Стояние отломков проверяют на контрольной рентгенограмме. Затем выступающий конец спицы откусывают, кончик спицы накрывают повязкой, руку загипсовывают. Через 2-3 недели гипс снимают, спицу удаляют.
Переломы пальцев у детей
Обычно переломы возникают вследствие прямого удара. Смещение возможно, но оно чаще бывает незначительным. У детей до 6-7 лет иногда наблюдаются краевые отрывы (открытые переломы) ногтевой фаланги, сопровождающиеся повреждением мягких тканей и образованием мягкотканного дефекта. Лечение большинства повреждений проводится в травмпункте. При сложных многооскольчатых закрытых переломах и открытых повреждениях с дефектом мягких тканей показана госпитализация в детское травматологическое отделение.
Закрытые переломы пальцев у детей обычно несложны в диагностике. Палец отечен, возможно кровоизлияние в месте повреждения. Осевая нагрузка и ощупывание резко болезненны, при смещении отломков выявляется укорочение и деформация фаланги. Ребенка направляют на рентгенографию пальцев кисти. В сомнительных случаях назначают МРТ или КТ пальцев кисти.
При повреждениях без смещения накладывают гипс на 7-10 дней. Повреждения со смещением могут представлять проблему, поскольку пальчики у ребенка очень маленькие, и из-за этого образующиеся осколки трудно сопоставить. Если обычная репозиция оказалась неудачной, приходится проводить закрытую репозицию фаланги с чрезкожной фиксацией спицей или инъекционной иглой. Затем выполняют контрольный снимок и накладывают гипс на 2 недели. По окончании иммобилизации назначают ЛФК.
Открытые переломы пальцев у детей при наличии дефекта мягких тканей являются показанием для экстренной пластической операции. Характер кожной пластики зависит от месторасположения и размера дефекта. Хирургическое вмешательство проводят под общим наркозом. При небольших ранах выполняют местную пластику с перемещением мягких тканей по методике Клаппа. Рядом с раной формируют кожный лоскут с двумя основаниями и диаметром, равным диаметру раны. Лоскут перемещают и подшивают к краям раны. Дефект, образовавшийся на месте формирования лоскута, замещают кожным трансплантатом, который берут с предплечья или плеча той же руки.
Для кожных швов используют шелк или капрон. В область кожных трансплантатов помещают марлевые шарики для лучшего придавливания — это обеспечивает хороший контакт с подлежащими тканями и повышает шансы на успешное приживление лоскута. На раны накладывают давящие повязки. Первую перевязку выполняют без удаления марлевых шариков, последующие перевязки проводят в обычном порядке. Время снятия швов определяют с учетом состояния лоскута. В первые дни после оперативного вмешательства назначают УВЧ. Иммобилизацию осуществляют 2-3 недели.
При крупных дефектах применяют более сложный способ — пластику с использованием лоскута на питающей ножке. Место для формирования трансплантата выбирают с учетом поврежденного пальца. Для I пальца лоскут создают в области ладони, для II-V пальцев — в области тенара (места между I пальцем и лучезапястным суставом). Трансплантат выкраивают так, чтобы по форме и размеру он совпадал с поверхностью дефекта, оставляя широкую питающую ножку в области материнского ложа. Поврежденный палец сгибают, трансплантат фиксируют отдельными капроновыми или шелковыми швами. Затем на пальцы и кисть накладывают гипс. Отсечение лоскута от материнского ложа проводят на 18-21 день. В последующем назначают физиопроцедуры и ЛФК.
Источник
Переломы костей стопы и пальцев у детей
Переломы костей стопы у детей возникают немного реже, чем у взрослых, и составляют около 11% от всех случаев скелетной травмы. При повреждении костей предплюсны причиной обычно становится прыжок на выпрямленные ноги. Переломы костей пальцев и плюсны образуются при ударе о твердый неподвижный предмет, сдавлении или падении тяжелого предмета на стопу. Симптомы зависят от локализации. Наиболее ярко проявляются повреждения пяточной кости и костей фаланг пальцев. Отмечается отек в соответствующей области, резкая болезненность, затруднение опоры на ногу. При переломах костей плюсны клинические проявления могут различаться — от стертых, напоминающих ушиб при повреждениях без смещения, до ярких, выраженных при смещении отломков. Диагноз выставляется на основании объективных данных и результатов рентгенографии. Лечение обычно консервативное: гипс с последующей физиотерапией.
Общие сведения
Переломы костей стопы у детей — это большая и достаточно разнородная группа повреждений, поскольку в данном случае речь может идти о нарушении целостности 26 разных костей (именно такое количество костей образует стопу). Подобные травмы возможны в любом возрасте, но у пациентов до 9-10 лет они наблюдаются гораздо реже, чем у подростков. Такие повреждения могут быть как множественными, так и одиночными, как внутрисуставными, так и внесуставными. В ряде случаев они сопровождаются смещением отломков.
Переломы стопы у детей чаще возникают в быту или во время спортивных занятий. Причиной повреждения может стать падение тяжелого предмета на стопу, прыжок с высоты на прямые ноги или удар о неподвижный предмет. Однако возможны и другие механизмы травмы: автодорожное происшествие или падение с высоты. Бытовые и спортивные травмы обычно бывают изолированными, при транспортном происшествии и падении с высоты может наблюдаться сочетание с ЧМТ, переломами других костей скелета, тупой травмой живота и повреждениями грудной клетки.
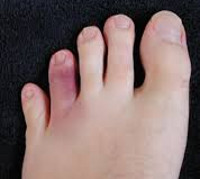
Переломы костей стопы и пальцев у детей
Классификация переломов стопы у детей
С учетом локализации такие переломы подразделяют на:
- Повреждения костей предплюсны. Чаще нарушается целостность пяточной кости. Очень редко страдает таранная кость. Переломы других костей предплюсны у детей почти не встречаются.
- Повреждения плюсневых костей. Составляют 55% от всего числа переломов стопы у детей. В силу механизма травмы (интенсивное сдавление, например, наезд колесом автомобиля, или падение тяжелого предмета) могут быть множественными, тяжелыми, сопровождающимися значительным смещением и повреждением мягких тканей.
- Повреждения костей пальцев. Широко распространены, могут быть как открытыми, так и закрытыми. Возможно повреждение как тела кости, так и ростковых зон (метаэпифизеолизы, эпифизеолизы). Чаще встречаются переломы I и III пальцев.
Переломы костей предплюсны
Переломы пяточной кости обычно наблюдаются у школьников и возникают при прыжке или падении с высоты. Проявляются резкими болями в месте повреждения. Опора невозможна. Обследование проводится в положении пациента стоя на коленях на краю кушетки со свисающими за край стопами. При сравнительном исследовании пяточных областей выявляется припухлость в боковых отделах и в области ахиллова сухожилия. Переломы со смещением характеризуются увеличением поперечника поврежденной пятки и уменьшением расстояния между лодыжками и подошвой. Движения болезненны. Особенно выраженной болезненностью сопровождается попытка разогнуть стопу, поскольку при этом ахиллово сухожилие натягивается и заставляет отломки пяточной кости «скользить» относительно друг друга.
Рентгенография пяточной кости показана при малейшем подозрении на перелом. Выполняют сравнительные рентгенограммы обеих пяток. При изучении снимков обращают особое внимание на величину таранно-пяточного угла. Увеличение этого угла более 140-160 градусов является признаком выраженного смещения фрагментов, которое в последующем может стать причиной уплощения стопы. В таких случаях обязательно проводится репозиция пяточной кости.
При недостаточной информативности рентгеновских снимков ребенка направляют на МРТ или КТ пяточной кости. Дальнейшую тактику лечения выбирают с учетом состояния отломков, выявленного в ходе исследования. Во всех случаях к переломам пятки следует относиться с повышенным вниманием, поскольку неправильное сращение этой кости может стать причиной серьезных неблагоприятных последствий: затруднения опоры и постоянных болей при ходьбе.
Лечение переломов пятки без смещения осуществляется в травмпункте. На ногу накладывают лонгет с тщательно смоделированным сводом стопы. Спустя 3-4 дня гипс циркулируют. У детей до 8-10 лет фиксация продолжается 3 недели, у пациентов старшего возраста — 4-5 недель. Потом больной в течение полугода должен пользоваться специальными ортопедическими стельками-супинаторами.
При смещении фрагментов показана госпитализация в детское травматологическое отделение. Сразу после поступления осуществляется репозиция под наркозом. При самых распространенных поперечных переломах сопоставление фрагментов производится в положении пациента на спине. Травматолог тянет пяточный бугор вниз и одновременно разгибает стопу. Затем накладывают гипс до средней трети бедра. Стопа при этом согнута, нога тоже согнута в коленном суставе под прямым углом. Через 2 недели первый гипс заменяют гипсовым сапожком, стопу переводят в физиологическое положение. Общий срок фиксации — 6-7 недель.
Перелом таранной кости — редкая травма. Причиной становится резкое тыльное или подошвенное сгибание в сочетании насильственным поворотом стопы. Обычно возникает в результате ДТП, во время спортивных занятий либо при падении с высоты. В 64% сочетается со скелетной травмой соседних областей: переломами медиальной лодыжки, пяточной кости или других костей стопы. Сопровождается выраженным отеком тыла стопы, болезненностью и ограничением движений. Диагноз подтверждают с учетом данных рентгенографии стопы. В сомнительных случаях направляют ребенка на КТ или МРТ стопы.
Если смещение отсутствует, лечение осуществляется в травмпункте. Накладывают гипс, спустя 4-6 дней повязку циркулируют. Иммобилизация продолжается 6 недель, потом в течение полугода необходимо пользоваться супинатором. Смещение отломков — показание для госпитализации. Вправление выполняют под наркозом, накладывают гипсовый сапожок. После спадания отека гипс циркулируют. Фиксация проводится 6-8 нед.
Переломы костей плюсны
Переломы костей плюсны возникают при ударе, падении тяжелого предмета или сдавлении стопы. Сопровождаются болями и нарастающим отеком в переднем отделе стопы. Точное определение места повреждения без рентгенографии затруднено, поскольку боль носит разлитой характер. Рентгенография стопы обычно помогает получить всю необходимую информацию касательно уровня и характера перелома. МРТ и КТ стопы требуются крайне редко.
Лечение повреждений без смещения, а также со смещением менее ½ диаметра кости проводят амбулаторно. Накладывают лонгету, спустя 5-7 дней выполняют циркуляцию гипса. У детей до 8-10 лет фиксацию осуществляют 3 недели, у пациентов старшего возраста — 4 недели. Наступать на ногу обычно разрешают спустя 10-12 дней после травмы.
Угловое смещение и смещение более, чем на ½ поперечника кости — показание к госпитализации. Репозицию осуществляют под наркозом. Ребенка укладывают на спину. Помощник одной рукой прижимает голень, а второй удерживает пятку. Травматолог осуществляет вытяжение за палец, соответствующий поврежденной кости. Одновременно он надавливает другой рукой на область перелома, устраняя угловое смещение, а также смещение по ширине. Затем, как и в предыдущем случае, накладывают гипс, а через 5-7 дней проводят циркуляцию повязки. Срок фиксации — 5-6 недель. На ногу разрешают опираться с 15-18 дня. После снятия повязки в течение полугода необходимо пользоваться супинатором.
Оперативное вмешательство требуется крайне редко: при открытых повреждениях, ущемлении мягких тканей между отломками и невозможности удержания фрагментов в правильном положении. Хирургическую операцию проводят под наркозом. Металлоконструкции обычно не используют. Отломки либо сшивают между собой, либо фиксируют спицей. Дальнейшее лечение — как при повреждениях со смещением.
Переломы пальцев стопы
Обычно переломы пальцев возникают вследствие падения тяжелых предметов, поэтому нередко бывают открытыми либо сопровождаются выраженной травмой мягких тканей. Повреждения диафиза легко распознаются: появляется кровоизлияние, отек и боль, нарушается функция, отмечается положительный симптом осевой нагрузки. При эпифизеолизах без смещения симптомы могут напоминать ушиб, при эпифизеолизах со смещением — вывих фаланги. Диагноз помогает установить рентгенография.
Лечение проводят в травмпункте. Если смещения нет, накладывают гипс на 7-10 дней. Ограничиваться лейкопластырной повязкой не рекомендуется — она провоцирует отек и малоэффективна у подвижных детей. При переломах и эпифизеолизах со смещением выполняют репозицию под местным обезболиванием. Если фрагменты невозможно надежно фиксировать гипсом, осуществляют чрескожную фиксацию спицей или инъекционной иглой.
Для фиксации отломков основной фаланги палец сгибают, поэтому до удаления спицы он находится в согнутом положении. Остеосинтез средней и ногтевой фаланги осуществляют в положении разгибания. Затем накладывают гипс, спицу накрывают стерильной салфеткой и проводят перевязки через 1-2 дня. Спустя 12-15 дней направляют ребенка на контрольный снимок. При выявлении признаков образования костной мозоли спицу удаляют.
Прогноз и последствия при переломах стопы у детей
Повреждения пальцев и костей плюсны благоприятны для лечения и последующего восстановления. В большинстве случаев, даже при значительном исходном смещении, последствий обычно не наблюдается. Однако в период восстановления после подобных травм необходимо носить ортопедические стельки и заниматься лечебной физкультурой.
При повреждении таранной и пяточной кости прогноз зависит от множества факторов: характера перелома, особенностей смещения отломков, результатов репозиции и т.д. Наиболее тяжелые последствия наблюдаются при многооскольчатых переломах пятки со смещением. Реабилитационный процесс в таких случаях более длительный. Возможны боли, ограничение подвижности. Степень восстановления функций индивидуальна — от полного восстановления при отсутствии смещения до остаточных явлений различной степени выраженности при некоторых переломах со смещением.
Источник