Если не сгибается большой палец руки
Содержание статьи
Не сгибается большой палец на руке – причины, диагностика, методы лечения, профилактики и потенциальные осложнения
Контрактура большого пальца – ограничение движений в суставе, которое может привести к серьезным осложнениям при несвоевременном лечении. В статье мы разберем, почему не сгибается большой палец на руке.
 Контрактура
Контрактура
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) контрактуры обозначаются кодами M24.5, M62.4 и T79.6.
Причины
Причин того, почему по утрам не сгибаются пальцы, может быть много. В большинстве случаев причиной контрактур являются воспалительные и дегенеративные заболеваний суставов.
Артрит
Псориатический артрит (аббревиатура: ПА) является воспалительным заболеванием суставов, относящихся к группе спондилоартритов. Эти заболевания можно отличить от других ревматических заболеваний из-за отсутствия ревматоидных факторов и конкреций.
 ПА
ПА
Примерно у 60% людей с ПА контрактуры появляются спустя много лет после поражений кожи, но примерно в 10% суставы поражаются в начале болезни, а типичные изменения кожи отсутствуют. Симптомы ПА могут возникать в любом возрасте, однако, как правило, заболевание развивается у людей в возрасте от 35 до 55 лет.
ПА чаще всего поражает небольшие суставы пальцев рук и ног. Характерной особенностью ПА является так называемый дактилит, прикотором все суставы и мягкие ткани пальца воспаляются и опухают.
В некоторых случаях могут пострадать даже большие суставы – колени, бедра или плечи, а также позвоночник. Боль в суставах и припухлость приводят к значительным ограничениям, поэтому пациенты неспособны справляться с повседневными задачами. Если не лечить ПА, он может привести к разрушению сочленений и необратимым деформациям костей.
Симптомы возникают ночью и рано утром после сна. Помимо боли и ограниченной подвижности, болезнь приводит к психологическому дискомфорту, который может привести к депрессии и социальной изоляции.
Контрактура Дюпюитрена
Вначале болезнью Дюпюитрена проявляется небольшим узелком на ладони – ненавязчивой гипертрофией, как правило, у основания сустава мизинца или безымянный палец. Позже пораженные пальцы теряют способность растягиваться, поэтому функция руки сильно ограничивается. Болезнь названа в честь французского хирурга Дюпюитрен. Лечение включает инъекционную терапию и хирургическое вмешательство.
Болезнь чаще всего возникает в пожилом возрасте. Мужчины заболевают контрактурами раньше, чем женщины. В Центральной и Северной Европе, а также в Северной Америке заболевание широко распространено с частотой от 2 до 42%.
Причины возникновения контрактур до конца не изучены, однако многие ученые предполагают, что ключевую роль в развитии болезни играет наследственная предрасположенность. Возникновение болезни Дюпюитрена в литературе часто связано с другими заболеваниями, такими как диабет.
Контрактура Дюпюитрена обычно развивается медленно и безболезненно, часто в течение многих лет. Маленький узелок со временем приводит к утолщению и затвердеванию ткани в области ладони. Ткань теряет эластичность, что приводит к серьезному ограничению амплитуды движений пальца, они не сгибаются в кулак и лечение затрудняется. Кожа и суставная капсула могут со временем сокращаться, а функция нервов и кровеносных сосудов ухудшается при компрессии.
Курс болезни варьируется в широких пределах. Иногда болезнь прогрессирует очень быстро и сопровождается тяжелыми структурными изменениями. На любой стадии болезни может возникнуть спонтанная ремиссия.
Болезнь часто встречается на ладонях, маленьком, среднем пальце, указательном и большом пальцах. В очень редких случаях болезнь поражала соединительную ткань полового члена (болезнь Пейрони).
Болезнь Дюпюитрена, Леддерхоза и Пейрони относят к группе фиброматозов. Общими для всех трех расстройств являются доброкачественные, медленно растущие пролиферации соединительной ткани. В отдельных случаях может наблюдаться быстрый и агрессивный рост ткани. Состояние приводит к тому, что суставы становится невозможным разгибать или сгибать. Сухожилия начинают болеть, а конечности изгибаться.
Важно! Если во время беременности или ребенку становится плохо, нельзя принимать препараты без консультации специалиста. Необходимо быстро обратиться к специалисту. Самостоятельные шаги могут привести к плохим последствиям.
Диагностика
Вначале врач изучает историю болезни и проводит физический осмотр. Анализы крови и методы визуализации часто могут подтвердить или исключить ревматоидный артрит. Кожная сыпь оценивается дерматологом (дерматологом).
Воспаление или инфекция отражается в лабораторных показателях в виде увеличения скорости оседания эритроцитов (СОЭ), повышения C-реактивного белка (СРБ) и аномалий количества белых кровяных клеток. Анализ на АЦЦП проводится при подозрении на РА. Антитела к антиядерным антигенам анализируются при подозрении на системную красную волчанку. Другие специфические аутоантитела встречаются при прогрессирующих заболеваниях – склеродермии или васкулите.
 Васкулит
Васкулит
Например, пациенты с болезнью Бехтерева часто имеют HLA-B27 в крови; HLA обозначает антиген лейкоцитов человека.
Ультразвуковые изображения высокого разрешения и рентгеновские лучи используются для выявления изменений суставов. Магнитно-резонансная томография (МРТ) или компьютерная томография (КТ) помогают точно локализовать поражения. При подозрении на склеродермию врач смотрит на самые маленькие сосуды под специальным микроскопом (капиллярная микроскопия для ногтей). Артроскопия помогает не только выявлять, но и лечить суставные болезни.
Лечение, когда не разгибается палец на руке
В начале лечения артрита применяют нестероидные противовоспалительные препараты (НПВП). Препарат этой группы применяются при ревматоидном, псориатическом и подагрическом артрите, поскольку они снимают боль и воспаления в суставах. НПВП действуют на симптомы, а не на причину болезни. К ним относятся Диклофенак и Ибупрофен.
Если эти препараты не улучшают симптомы в достаточной степени, назначают глюкокортикоидные средства. Кортизон (стероидное средство) уменьшает быстро и эффективно воспаление, однако имеет много побочных эффектов.
В клинической практике применяют Циклоспорин или Метотрексат, однако иногда назначают быстродействующие и сравнительно хорошо переносимые биологические препараты. Обе группы препаратов помогают уменьшить воспаление и болевые ощущения.
Циклоспорин
Не существует методов лечения контрактуры Дюпюитрена. Превентивные меры также не существуют. На последних стадиях болезни назначают хирургическое вмешательство, а также инъекционную терапию. Врач проводится фасцитомия и фасциэктомия, которые помогают вернуть подвижность пальцам.
В ходе операции хирург пытается выборочно удалить узелки. Для этого требуется более широкое вмешательство, которое сопряжено с типичными операционными рисками (инфекции, кровотечения, повреждения нервов).
В зависимости от формы процедуры проводится различие между полным удалением пораженной ткани с удалением сухожильной пластинки ладони (полная фасциэктомия) или выборочным удалением пластинки и видимой ткани (выборочная фасциэктомия). Сложная хирургическая процедура выполняется только в крайних случаях. После операции частота рецидивов (частота обострений болезни) через 5 лет составляет 20-40%.
Важным для успеха любой процедуры является не только подходящая техника, но и правильное время. С одной стороны, хирургическое вмешательство не должно выполняться до тех пор, пока не появятся значительные функциональные ограничения. С другой стороны, слишком долгое ожидание связано с риском возникновения осложнений.
После процедуры требуется правильная реабилитация. Последовательная реабилитационная терапия улучшает прогноз болезни.
Варианты лечения, которые могут оказывать недоказанный положительный эффект, если не сгибается до конца палец:
- ультразвуковая терапия;
- ударно-волновая терапия;
- высокие дозы витаминов;
- внутримышечное введение кортизона;
- N-ацетил-L-цистеин;
- местное применение гепарина и верапамила;
- лекарства (например, антиэстрогены, интерфероны, химиотерапевтические средства).
 Гепарин
Гепарин
Профилактика
Профилактика зависит от основного заболевания. Рекомендуется регулярно заниматься аэробными тренировками и правильно питаться.
Совет! Если не разгибается палец, возникает лихорадка, щелчок или резко становится больно в правой, а также левой стороне требуется обратиться к врачу.
В домашних условиях заниматься самолечением (делать упражнения, принимать народные средства) не рекомендуется. Правильный диагноз может поставить только квалифицированный специалист. Если проблемы с разгибанием или сгибанием вызваны травмой (вывихом, переломом костей, ушибом, ударом), рекомендуется обратиться за первой медицинской помощью.
Источник
Защелкивающийся палец
Защелкивающийся палец – это заболевание кисти, при котором один или несколько пальцев блокируются в согнутом или, реже, в разогнутом положении. Это заболевание известно как стенозирующий тендовагинит, стенозирующий лигаментит, пружинящий палец, болезнь Нотта, узловатый тендинит и щелкающий палец.
Признаки
Характерный симптом этого заболевания – боль в основании пораженного пальца. Болит при надавливании или при выполнении мелких движений. Часто над больным местом образуется припухлость. На этой стадии уже можно прощупать уплотнение в сухожилии на ладони в основании пальца.
Через некоторое время боли начинают беспокоить не только в движении и при надавливании, но и в покое. При сгибании и, особенно, при разгибании страдающий чувствует какую-то помеху. Чтобы выполнить действие, нужно прилагать все больше усилий. Часто пациенты чувствуют щелчок в области последнего сустава, после которого палец фиксируется в согнутом положении.
А потом наступает период, когда палец привести в разогнутое или согнутое положение становится невозможно.
Описание
Защелкивающийся палец впервые описал А. Нотта, в честь которого это заболевание и названо. В 1850 году он опубликовал статью «Исследование о своеобразном заболевании оболочек сухожилий кисти, характеризующемся развитием узловатости сухожильного канала сгибателей пальцев и препятствием к их движению». А первую операцию по избавлению от этого заболевания провел Шенборн в 1887 году. Операция прошла успешно, однако гораздо важнее было то, что во время этой операции врачи получили возможность разобраться, что же все-таки происходит в пальцах при болезни Нотта.
Стенозирующий тендовагинит – это сжимающее воспаление сухожильного влагалища. Сухожилие – это тяжи из волокнистой ткани, прикрепляющее мышцу к кости. Они окружены защитной оболочкой – сухожильным влагалищем. Она предотвращает трение при скольжении сухожилий мышц-сгибателей и разгибателей. Сухожилия мышц-сгибателей пальцев через канал запястья выходят на ладонь, а оттуда расходятся к пальцам. Причем к первому пальцу отходит только одно сгибательное сухожилие, а к остальным – по два. А чтобы зафиксировать сгибающие сухожилия и препятствовать разгибанию пальцев, существуют кольцевидные связки. Как правило, в области кольцевидной связки и возникает сжимающее воспаление. Оно развивается при перегрузке связок или при постоянном давлении на них.
При воспалении не только сужается кольцевидная связка, но и утолщается часть сухожилия. Именно при протискивании этой утолщенной части через суженную связку и возникает щелчок. А через какое-то время утолщенная часть не может пройти через связку и застревает перед ней.
Это профессиональное заболевание, встречающееся преимущественно у молодых людей, работа которых требует большой нагрузки на пальцы рук. В группе риска находятся электросварщики, полировщики, закройщики, штамповщики, обрубщики и каменщики, а также представители других профессий, при которых происходит хроническая травматизация кистей. Любая работа, при которой человек постоянно совершает хватательные движения или при которой что-либо давит на ладонь в районе кольцевидных связок, может стать причиной щелкающего пальца.
Бывает, что щелкающий палец развивается у детей. Это происходит из-за слишком толстого сухожилия, которое не может нормально скользить в сухожильном влагалище.
Диагностика
Для постановки диагноза требуется осмотр пациента, данные анамнеза и рентгенограмма кисти.
Щелкающий палец нужно дифференцировать от артритов и артрозов. В отличие от этого заболевания у страдающих артритами и артрозами не возникает уплотнения в ладони у основания пальца. Рентгенограммы кисти при этих заболеваниях также будут отличаться. Однако часто щелкающий палец развивается на фоне артритов и артрозов, и тогда диагностика усложняется.
Также это заболевание нужно дифференцировать с различными травмами и контрактурой Дюпюитрена. Симптомы этого заболевания могут проявляться и при заболеваниях, связанных с нарушением обмена веществ, например, при сахарном диабете или при подагре.
Лечение
Лечение щелкающего пальца может быть консервативным и оперативным. Консервативное лечение заключается в устранении причины заболевания, иммобилизации пальца, физиотерапевтических процедурах. Также назначают противовоспалительные препараты.
Консервативное лечение может занять много времени, однако к излечению оно приводит не всегда. И если оно не помогает, палец все еще неподвижен и болит, тогда проводят операцию. В ходе операции рассекают кольцевидную связку пальцев. После выписки из больницы после операции пациент должен разрабатывать пальцы, но не перегружать их. Это нужно делать, чтобы избежать контрактур и срастания сухожилий пальцев. После операции пациент нетрудоспособен примерно 3 недели. Однако судить об успешности операции можно только через год.
Профилактика
Профилактика щелкающего пальца заключается в предотвращении травм и соблюдении гигиены производства. Причем последнее – очень важно. Известны случаи, когда у работников развивался щелкающий палец из-за того, что они нарушали правила работы, например, резали вместо 5 слоев ткани 8 или больше. Заболевание развивается очень быстро, поэтому при первых же симптомах, возникших в руке при изменении вида деятельности или порядка работы, нужно обратиться к ортопеду.
© Доктор Питер
Источник
Не сгибаются пальцы рук: причины и что делать
Проявление патологии, когда нет возможности согнуть пальцы на руке из-за скованности, наиболее часто возникает у людей пожилого возраста. Причины этому могут быть не только запущенные артриты и артрозы. Подобный дискомфорт может проявляться у людей и гораздо моложе, в результате возникновения туннельного синдрома, получения различных травм и их последствий, остеохондроза.
Не сгибаются пальцы на руке
Довольно сложно определяется проблема, когда кроме подобного нарушения двигательных функций отсутствуют дополнительные признаки, указывающие на конкретную болезнь. Если не сгибаются пальцы на руке, то человек может испытывать болевой эффект различной степени, тугоподвижность пальцев и их искривление.
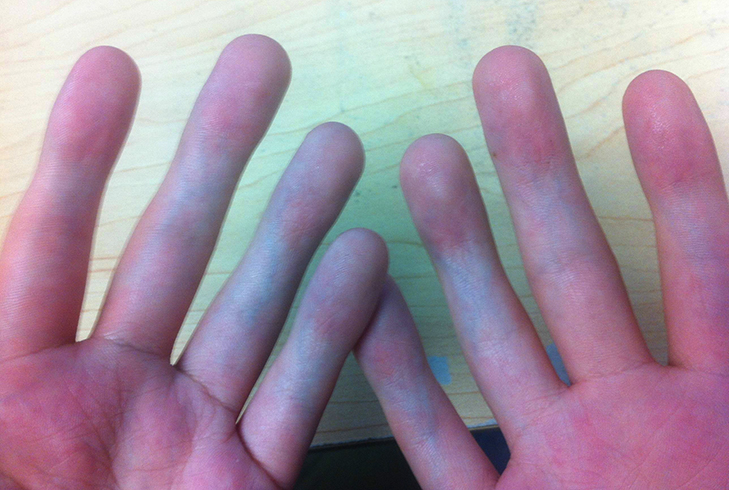
С такими симптомами принято сразу обращаться к ревматологу, так как скорее всего в организме проявляется одно из суставных заболеваний. К тому же в дополнительно могут возникать различные отеки из-за воспалений в мышцах и сухожилиях кисти, что также может ограничивать движение. При обращении к врачу наиболее часто пациенты жалуются на такие нарушения двигательных функций:
- Не сгибаются пальцы в кулак. Часто это сложно сделать в результате поражения суставов и связочного аппарата различными травмами или их перенагрузка. При любом негативном воздействии происходит деформирование соединительных участков костей и как итог сбой в нервных тканях кисти, что приводит к невозможности сформировать кулак. Не всегда в таком случае чувствуется боль.
- Не сгибается большой палец руки. Рекомендуется обращаться к неврологу так как довольно часто проблема заключается в проявлении неврита срединного нерва, а также возможном повреждении сухожилия.
- Больно сгибать пальцы утром. Причины что вызывают такое состояние как правило носят системный характер и требуют тщательного обследования. Основной причиной может быть нарушение обмена веществ и накапливание солей в полостях суставов.
- Туго сгибается средний палец руки. Это один из симптомов ревматоидного артрита, который может сопровождаться болевым эффектом. Может проявиться в виде осложнения после заболевания простудой, перенесенной в тяжелой форме.
Почему трудно сгибать пальцы?
Проблемы с суставами конечностей являются следствием обширных причин. С различной двигательной активностью, возрастными изменениями, перенесенными травмами и болезнями могут воспаляться суставы и нарушаться эластичность сухожилий. Любые негативные факторы могут спровоцировать развитие таких болезней:
- Инсульт. В результате него поражаются двигательные нервные центры, отвечающие за нормальное функционирование мышц во всем теле.
- Артрит. Воспаление суставов, которое происходит с нарушением двигательных функций. Во время движения происходит хруст и усиление боли.
- Стенозирующий лигаментит. Происходит деформирующая блокировка конечности и становится невозможным двигать суставом. Часто проявляется вместе с артрозом.
- Остеоартроз. При появлении болезни происходит деформация суставов, в результате сильно нарушается подвижность, уменьшается амплитудность движений. Может появляться в одном или нескольких пальцах.
Любые нарушения двигательных функций очень опасны если не будут подвергаться лечению и профилактике.
Наличие дискомфорта может сопровождаться болевыми ощущениями, которые довольно изнурительны, приводят к быстрому утомлению. Серьезно нарушается жизненная активность человека из-за потери большинства функциональных особенностей всей кисти, значительно усложнена мелкая моторика.
Симптомы развития патологий
Различные патологии в пальцах сопровождаются болезненными проявлениями. Если нарушены функции пальцев, то это сопровождается появлением припухлостей, покраснением кожного покрова в районе суставов. Частым является разной степени онемение, ощущение в пальцах покалывания. Иногда проявляется невосприимчивость к внешнему воздействию, на холод и прикосновения.
Не сгибаются пальцы — диагностика
Если возникли проблемы подобного характера, присутствуют боли в пальцах и нарушена подвижность, лучше всего сразу обращаться за врачебной помощью. Так как причин может быть множество рекомендуется посетить терапевта и уже он, выслушав предварительную информацию по симптомам направит скорее всего к ревматологу или невропатологу.
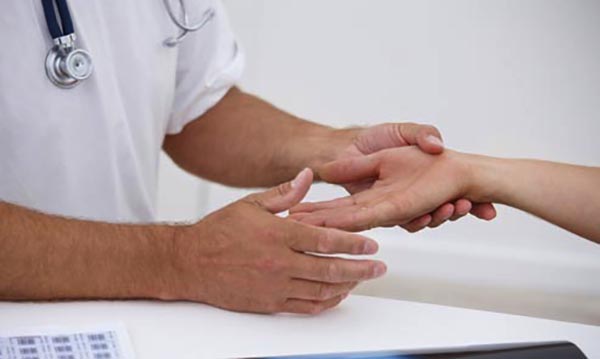
Уже другой специалист по характеристике симптомов назначит необходимое дополнительное обследование. В него как правило входит рентген, исследование тканей, окружающих сустав, определяются возможные проблемы с функционированием конечностей. Назначается сбор всех необходимых анализов. Благодаря проведенным исследованиям и полученной информации о патологиях назначаются препараты для приема и курс лечения.
Как можно вылечить?
- В зависимости от тяжести и степени повреждения суставов назначаются противовоспалительные препараты, а также обезболивающие.
- При возникновении сложных патологий назначается оперативное вмешательство с последующим консервативным лечением.
- Если причиной заболевания стала травма проводятся процедуры по восстановлению хрящевой ткани, а также накладываются фиксирующие повязки посредством которых происходит быстрое заживление.
- При значительных воспалительных процессах назначаются стероидные препараты, обеспечивающие быстрый эффект и снижение болевых проявлений.
- Физиотерапия – электрофорез, ультразвуковые процедуры.
- В критических ситуациях используются анестезирующие блокады.
Также назначается массаж. Если повреждены костные и хрящевые ткани он должен выполняться опытными специалистами. Для полного восстановления применяется лечебная гимнастика.
Можно ли избежать проявления болезней пальцев рук?
Основным направлением профилактики при недопущении нарушений, связанных с ограничением подвижности пальцев — это исключение развития некоторых болезней в организме. Для этого лучше всего использовать такой комплекс мер:
- Не следует оставлять не долеченными любые инфекционные заболевания, возникающие в организме.
- Не допускать чрезмерного переохлаждения организма, и особенно суставов рук и ног.
- Правильно сбалансировать собственное питание с обязательным включением в него продуктов с достаточным количеством кальция.
- Использовать лечебную гимнастику для развития подвижности и укрепления суставов.
- Проводить процедуры, позволяющие умеренно закалять организм для усиления устойчивости к сопротивлению внешнему воздействию.
Источник